Ученые взломали код раковой опухоли
Всем известно, что рак — это злокачественная опухоль, которая образуется из-за неконтролируемого деления клеток. Раковая опухоль — таинственный и сложный организм. Недавно исследователи из Массачусетского технологического института и Гарвардского университета смогли проникнуть буквально в сердце врага — в геном раковой опухоли. «Лента.ру» рассказывает о том, что им удалось узнать.
Раковую опухоль можно представить в виде сложной экосистемы, внутри которой обитают различные типы клеток, включая малигнизированные (злокачественные), иммунные и клетки соединительной ткани, например, участвующие в заживлении ран фибробласты. В своей работе исследователи поставили перед собой задачу выяснить, какие функции выполняют различные типы клеток и как они влияют на поведение раковой опухоли.
Именно из-за того, что в опухоли много разных клеток, ее так трудно лечить. Однако потенциально это могло бы служить инструментом, способным помочь справиться с болезнью, например различные по своей эффективности таргетные терапии и иммунотерапии, применяемые при лечении злокачественной меланомы. Ингибиторы иммунных контрольных точек остаются одним из самых успешных методов борьбы с метастазирующим раком.
Ингибиторы контрольной точки взламывают защиту опухоли от иммунной системы. Т-лимфоциты патрулируют организм в поисках болезнетворных организмов или дефектных клеток. Сталкиваясь с другой клеткой, они проверяют, есть ли на ее поверхности определенные белки, свидетельствующие о том, что клетка нормальная, здоровая. Если белки характерны для инфицированной или раковой клетки, лимфоцит атакует и уничтожает ее. В то же время иммунная система производит ряд молекул — иммунных контрольных точек, призванных предотвратить нападение лимфоцитов на здоровые ткани организма.
Опухолевые клетки зачастую обладают белками, которые играют роль «красной тряпки» для иммунитета. Однако иногда они способны притворяться нормальными, здоровыми клетками, делая разоблачающие их белки недоступными для Т-лимфоцитов. Недавние исследования показали, что раковые клетки часто используют белки PD-L1 — иммунные контрольные точки, позволяющие обмануть иммунную систему и избежать ее атаки. Только специальные ингибиторы блокируют контрольные точки и позволяют лимфоцитам эффективнее сражаться со злокачественной опухолью.
Другой вид терапии — таргетный — основан на препаратах, нацеленных на клетки-мишени с определенными свойствами. Например, мутация V600E в гене BRAF, представляющая собой замену аминокислоты валина на глутаминовую кислоту в 600-м положении, приводит к экспрессии измененной BRAF-киназы, которая контролирует MAPK/ERK путь. Это вызывает неконтролируемый рост опухолевых клеток меланомы и активирует формирование новых кровеносных сосудов. Специальные таргетные препараты, ингибирующие активность BRAF-киназы, позволяют повысить выживаемость пациентов, однако фактически все раковые опухоли впоследствии развивают невосприимчивость к лекарствам. Кроме того, нет таргетной терапии для пациентов, чьи опухоли не обладают мутацией в гене BRAF.
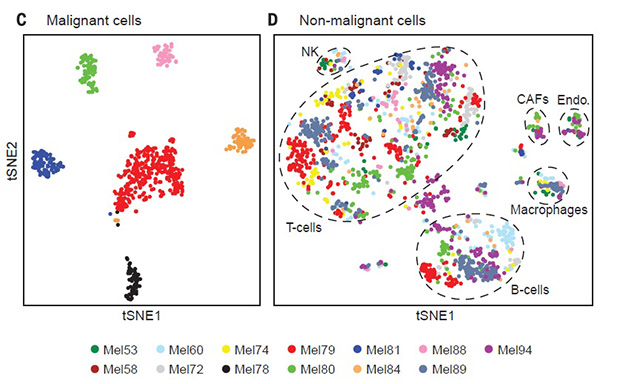
Рисунок: Itay Tirosh et al. / Broad Institute of MIT and Harvard
В своей статье исследователи подчеркивают, что следующее поколение лекарств против рака должно учитывать такие параметры опухоли, как, например, ее злокачественность, иммунный статус, а также экологические условия, в которых существуют ее клетки. В идеале перед лечением необходимо выяснить, из каких компонентов состоит опухоль, определить клеточные сигнальные пути, отвечающие за ее формирование и развитие, выделить популяции клеток, устойчивых к лекарствам, а также клеток, по которым можно определить, насколько действенен тот или иной вид терапии. Такую, казалось бы, неподъемную задачу могут осилить только геномные исследования, направленные на расшифровку ДНК и генных транскриптов.
Генные транскрипты — главные информаторы того, что происходит внутри клеток. Это продукты активных генов, представляющие собой молекулы РНК и участвующие либо в синтезе белка, либо в регуляции других генов. Геномный подход позволяет ученым определить, какие гены задействованы в жизни сотен и тысяч раковых клеток. Генетики проанализировали РНК-последовательности, чтобы изучить доброкачественные и злокачественные элементы опухоли, а также определить, что поддерживает существование рака.
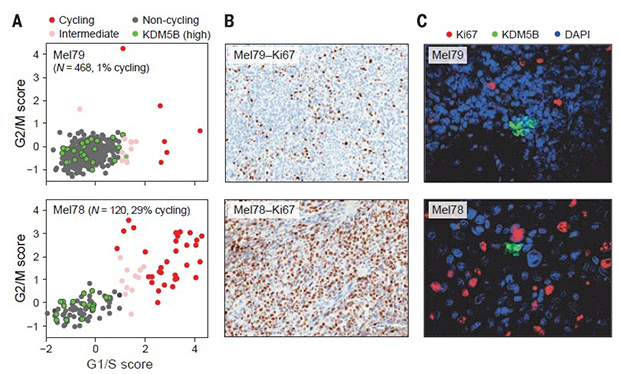
Рисунок: Itay Tirosh et al. / Broad Institute of MIT and Harvard
Скорость клеточного цикла отдельных раковых клеток в различных опухолях (А), их размножение (В) и активность связанных с клеточным циклом генов.
Были получены профили экспрессии ДНК — вся совокупность генных продуктов — из 4645 злокачественных, иммунных и стромальных клеток, выделенных из 19 опухолей меланомы. Некоторые из клеток принадлежали метастазам, проникшим в такие ткани, как лимфатические узлы или селезенку, а также в мышечные, подкожные ткани и желудочно-кишечный тракт. Четыре меланомы имели мутации в BRAF-гене, пять — в другом онкогене NRAS, который также отвечает за рост и деление клеток. Восемь меланом обладали немутантными BRAF/NRAS-генами.
Образцы меланомы, извлеченные посредством биопсии, поместили в специальную суспензию, которая предотвращала разрушение РНК. Затем клетки распределили по двум категориям: иммунные и неиммунные. Из каждой клетки выделили РНК-транскрипты и с помощью фермента, называемого обратной транскриптазой, конвертировали в ДНК. Эта ДНК обрабатывалась специальным образом для получения пригодных для секвенирования последовательностей (библиотеки сиквенсов). Сама расшифровка последовательностей проводилась с использованием методов высокопроизводительного параллельного секвенирования, позволяющих прочитать миллиарды нуклеотидов в день. Всего были определены 4659 генов для злокачественных клеток и 3438 — для иммунных клеток.
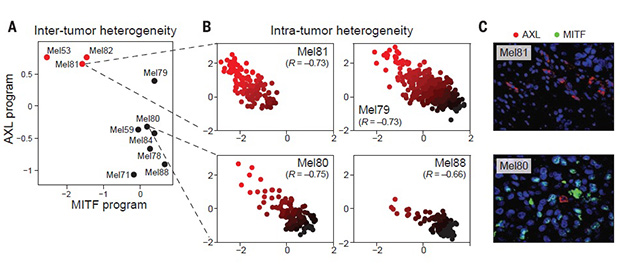
Рисунок: Itay Tirosh et al. / Broad Institute of MIT and Harvard
Активность генов лекарственной устойчивости в различных опухолях.
На основе этой информации ученые определили типы клеток, присутствующих в опухоли. Обнаружили, что, во-первых, некоторые злокачественные клетки были анеуплоидными, то есть с «неправильным» числом хромосом. Во-вторых, выяснилось, что по своим генетическим характеристикам малигнизированные клетки в каждой опухоли формировали отдельные группы с различной генной активностью. В то же время нормальные клетки в различных опухолях обладали схожими ДНК-профилями и включали в себя T-клетки, B-клетки, макрофаги и фибробласты.
Интересно, что раковые клетки отличались активностью генов, связанных с клеточным циклом. Из-за этого некоторые опухоли росли быстрее, другие — медленнее. В другом случае злокачественные клетки одной из меланом были разными в зависимости только от своего местоположения в ней. Одна из групп клеток представляла собой своего рода «ядро» с активными генами, участвующими во всех основных онкогенных и сопутствующих процессах, включая воспалительные реакции, стресс и сигнальные пути, провоцирующие устойчивость к лекарствам.
В целом результаты показывают, что меланома еще до применения терапии может обладать популяцией клеток, устойчивой к таргетным препаратам. Установлено, что в них активен ген MITF, который кодирует соединение, участвующее в обеспечении выживания опухоли. Кроме того, присутствовали AXL и NGFR — маркеры, указывающие на устойчивость клеток к таргетной терапии. Исследователи проверили, как эти клетки реагируют на ингибиторы, и выяснили, что после их применения гены невосприимчивости сильно увеличивают свою активность.
Жизнь опухоли поддерживают не только злокачественные клетки, но и доброкачественные — они формируют микросреду, обеспечивающую рост и развитие всей клеточной массы. По составу «безобидных» клеток можно судить о разнообразии их «плохих» сородичей. Например, изобилие фибробластов связано с высокой долей клеток с активными AXL-маркерами. Кроме того, опухоль может быть в буквальном смысле пропитана T-лимфоцитами, по которым можно предсказать эффективность ингибиторов иммунных контрольных точек. В нормальных условиях лимфоциты должны контролировать рост меланомы, однако опухоль, как правило, оказывается невосприимчивой к ним. Чтобы обойти эту проблему, медики подавляют у T-клеток специальные рецепторы, ошибочно воспринимающие опухоль за нормальную ткань. Однако до сих пор не было маркеров, позволяющих предсказать эффективность такой терапии.
Проанализировав генные профили T-клеток, ученые выявили несколько генов, способных кодировать белки-рецепторы, устойчивые к подавлению ингибиторами. Наличие клеток с такими активными генами может служить показанием к другим видам иммунной терапии.
Исследователи подчеркивают, что полученные ими результаты — только начало обширных исследований раковых опухолей как сложных систем взаимодействующих клеток и их генов. Геномным методам при этом предстоит играть ведущую роль, поскольку они позволяют выявить генетические программы развития и устойчивости к лечению, а также разработать действенные методы, которые могут их нарушить.






 Происшествия «РФ продолжает стягивать корабли в Черное море: судов уже почти три десятка»
Происшествия «РФ продолжает стягивать корабли в Черное море: судов уже почти три десятка»  Политика «Reuters узнало условия кремля для прекращения войны против Украины»
Политика «Reuters узнало условия кремля для прекращения войны против Украины»  Здоровье «Развитие деменции: ученые рассказали, что может на это указывать»
Здоровье «Развитие деменции: ученые рассказали, что может на это указывать»  Мир «В ООН затверджено програму фінансової підтримки України»
Мир «В ООН затверджено програму фінансової підтримки України»  Наука и техника «SpaceX произвела шестой тестовый запуск ракеты Starship»
Наука и техника «SpaceX произвела шестой тестовый запуск ракеты Starship»  Политика «Зеленский высказался, как Трамп может заставить путина прекратить войну»
Политика «Зеленский высказался, как Трамп может заставить путина прекратить войну»